
MENU
閉じる
おすすめ内視鏡豆知識
Endoscopist Doctor's Knowledge

大腸内視鏡検査、カプセル内視鏡検査、大腸CT検査はどれが良いの?

国立がん研究センターが公表している最新のがん統計によると、我が国の大腸がんによる死亡数は女性では1位、男性では3位、男女合計でも2位(2019年データ)となっています1)。
大腸がんは有効な検査があるため、定期的に検査を受けることで比較的早期に発見しやすいがんのひとつといえ、決して怖いがんではありません。早期発見できるにも関わらずこうした状況にあるのは、大腸がん検診の受診率の低さが一因と考えられます。ご自身の命と健康を守るためにも、しっかり定期検査を受けることが重要です。
ここでは、大腸がんの代表的な検査である大腸内視鏡検査(大腸カメラ)、そして近年行われるようになってきたカプセル内視鏡検査、大腸CT検査について、その特徴とそれぞれの検査のメリットとデメリットについてご説明します。
大腸がん検診の受診率の低さが課題
大腸がんは、小腸末尾から肛門までをつなぐ1〜1.5m程度の管状の臓器で、大きく結腸と直腸に分かれています。大腸の役割は主に水分を吸収して便を作ることです。
大腸の内側にがんができてある程度の大きさになるとがん表面に潰瘍を形成することが多く表面が崩れやすくもろくなり、そこを便が通過する際に、便とがん表面の粘膜組織が擦れて出血し便に血が混ざるようになります。そこで大腸がん検診では、まず一次検診として簡易的な「便潜血検査(べんせんけつけんさ)」を行い、便に混じった目に見えない血液の有無を調べます。検査の方法は、通常2日に分けて採便棒で便の表面を均一にこすり取った後、それを指定の容器に入れて検査機関等へ提出することで行います。
注意が必要なのは、この簡易的に行える「便潜血検査」は大腸がんがかなり進行して大きくなり、上記のようにがん表面がかなり崩れない限り出血して陽性になることはないということです。大腸ポリープや進行していない大腸がんでは便潜血検査で「陽性」になることはかなり少ないので注意が必要です。便潜血検査が「陰性」だからといって、「大腸がんや大腸ポリープがない」とは決して言えないので注意してください。

便潜血検査で「陽性」と判定された場合、より詳しく調べる精密検査(二次検査)が必要です。しかし、陽性の結果が出ても、精密検査を行わない人が少なくありません。
オリンパス株式会社が全都道府県別の30~60代男女計18,800人を対象に行った、胃・大腸がん検診についての意識調査※2では、便潜血反応検査を毎年受けている人の割合は全体で42.7%、うち陽性(要精密検査)になっても約15%の人は精密検査を受けておらず、理由として「痔の出血で陽性となったかもしれないから」(39.6%)、「自覚症状がなかったから」(30.5%)など、自己判断で精密検査を受けていないことが明らかになっています。

こうした検診受診率の低さが大腸がんの早期発見を遅らせ、その結果、高い死亡数に繋がっていると考えられます。
また、この意識調査によると8割以上の人が大腸内視鏡検査に対して「つらいイメージ」を持っていましたが、実際に受診してみると「イメージより楽だった」と感じた人も多く、イメージだけで精密検査を避けている人もいることが分かります。
大腸がんを詳しく調べる検査方法としては、大腸内視鏡検査(大腸カメラ)が代表的ですが、近年はカプセルを飲み込んで検査するカプセル内視鏡検査や、大腸CT検査も登場しています。それぞれの特徴やメリット、デメリットを解説します。
大腸内視鏡検査(大腸カメラ)のメリット、デメリット
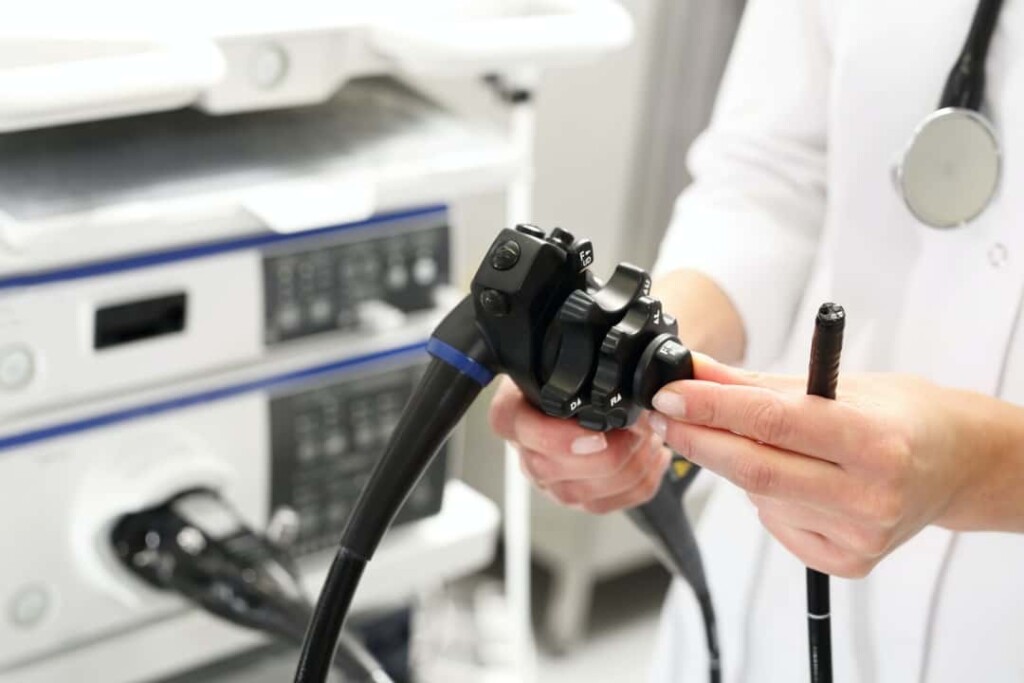
大腸内視鏡検査(大腸カメラ)は、先端にカメラがついた長い管(内視鏡)を肛門から挿入し、モニター上に大腸内部を映し出して、ポリープやがん、炎症などを確認する検査です。大腸内視鏡を受ける目的は大腸がんを見つけることに加え、大腸ポリープを切除してがんを予防することです。一部の良性のポリープはがん化する場合があるため、早めに発見し、切除を検討することが大切です。
大腸内視鏡検査(大腸カメラ)は、先端にカメラがついた長い管(内視鏡)を肛門から挿入し、モニター上に大腸内部を映し出して、ポリープやがん、炎症などを確認する検査です。大腸内視鏡を受ける目的は大腸がんを見つけることに加え、大腸ポリープを切除してがんを予防することです。一部の良性のポリープはがん化する場合があるため、早めに発見し、切除を検討することが大切です。
メリット
①検診として、死亡率減少効果が証明されている
大腸内視鏡検査は大腸がんによる死亡率を下げる効果がある、ということが明らかとなっています3)。
②大腸ポリープが発見されれば、検査中に切除が可能
大きさにもよりますが、検査中にポリープや病変が見つかればその場で切除することも可能です。大腸内視鏡の先端についたワイヤーで病変部分を切り取るため、開腹することなくそのまま短時間で行うことができます。患者さんの身体的負担や痛みはほとんどなく、生活にも支障はほとんどありません。入院せずに日帰り手術出来る場合がほとんどです。
③多少便が残っていても観察できる
検査は洗腸剤を服用し、腸内をきれいにしたうえで実施しますが、腸管内に多少の便や洗腸剤が残ってしまう場合があります。大腸内視鏡検査は、腸管内に多少便や洗腸剤が残っていたとしても吸引が可能なため、便や洗腸剤が邪魔になって観察しづらいという状態を減らすことができます。
デメリット
①内視鏡挿入時の不快感や痛み
個人差はありますが、肛門から管を挿入しているときに不快感や痛みが生じる場合があります。また、大腸内部を広げるために空気(ガス)を入れながら観察していくため、検査後もしばらくガスがお腹に残り、不快感を感じることがあります。検査時の不快感や痛みは、検査前に鎮静剤を使用することで避けることができます。
この内視鏡検査中の不快や痛みの多くの原因は検査者の技術によるところがかなり大きいため、検査経験の豊富な医師を選ぶようにすると良いと思います。
また、最近では検査後には、身体の中からほぼ消失してしまう「炭酸ガス」を大腸内視鏡検査で使用している施設が多くなってきましので、「炭酸ガス送気システム」を導入している病院やクリニックを選択するようにすると良いと思います。
②洗腸剤を服用する必要がある
前日夜から検査までは、食事と水やお茶以外の飲み物は摂取できません。また検査時に腸内の便が観察の妨げになるのを防ぐため、前処置として洗腸剤を検査当日に約2L、数時間の間に服用して便を出します(後述するカプセル内視鏡検査でも、同程度の下剤の服用が必要です)。この洗腸剤の服用を辛く感じる方もいらっしゃいます。
最近では、様々な工夫により下剤の服用量を1Lから1.5Lぐらいに減らして大腸内視鏡検査を行っている内視鏡検査専門クリニックもありますので、ホームページなどで確認してみることをお勧めします。
大腸カプセル内視鏡検査のメリット、デメリット

大腸カプセル内視鏡は、その名の通りカプセルの型をした内視鏡で、サイズは3cm×1cmほどです。カプセルを水と一緒に飲み込むと腸管内部を進んでいき、内蔵の小型カメラが大腸の内部を撮影します。撮影した画像は、患者の体に付けたセンサーを経由し記録装置に転送されます。検査後、医師が画像を解析し、ポリープや大腸疾患の有無を確認します。検査時間は個人差がありますが、平均5〜6時間かかります。
メリット
①カプセルを飲むだけで検査が可能
カプセルを飲み込むだけで簡便に検査ができ、「こわい」「恥ずかしい」などの精神的負担が低減できます。カプセル内視鏡が消化管を通過ときの痛みもありません。
②検査中でも普段通りの生活ができる
医師の判断にもよりますが、検査中であっても一時帰宅したり仕事へ戻ったりすることも可能です。また、鎮静剤の服用も必要ないため、検査終了後の眠気も残りません。
③大腸内視鏡の挿入が困難な方でも検査できる場合がある
腹部の手術歴などによって大腸内視鏡の挿入が困難と判断された方で、カプセル内視鏡検査なら受けられるというケースもあります。また、大腸内視鏡検査の苦痛が大きくてどうしても耐えられなかったという方は、カプセル内視鏡検査を検討するのも良いでしょう。
デメリット
①ポリープや病変が見つかっても切除や組織採取ができない
検査でポリープや病変が見つかった場合でも、大腸内視鏡検査のようにその場で切除や組織採取ができません。そのため異常が発見された場合は、改めて大腸内視鏡検査を実施する必要があり、二度手間になってしまいます。
②見落としの可能性がある
大腸内視鏡検査では、腸管内に多少の便や洗腸剤が残っていても吸引によって取り除けますが、カプセル内視鏡検査では、便が残っている場合にはそのままの状態で撮影されるため、検査の質が落ちてしまうことがあります。ポリープや病変があっても便や洗腸剤で隠れてしまい、見落としてしまう可能性があります。
③他の検査と比較して、検査費用が高い
大腸内視鏡検査、大腸CT検査による検査費用が3割負担で約6,000円であるのに対し、カプセル内視鏡検査は3割負担で約30,000円です。他の2つの検査に比べると、自己負担額が5倍程度と高くなります。2014年、大腸用カプセル内視鏡は保険適用となっていますが、大腸内視鏡が施行困難な方のみが対象です。全ての方が保険適用になる訳ではない点に注意しましょう。
④下剤の服用量が多い
大腸カプセル内視鏡検査も、大腸内視鏡検査(大腸カメラ)と同様、前処置として下剤を服用し、便を出す必要があります。さらに1時間後にカプセルを早く進めるために下剤を追加、さらに1〜2時間後にカプセルを排泄しやすくするために下剤を追加して服用する必要があります4)。
痛みや恥ずかしさがない点では受診者の負担が少ないカプセル内視鏡検査ですが、カプセルの移動まかせなので、医師の判断で特定の位置を観察・確認できないこと、その場でポリープ切除の処置ができないことなど課題も多いといえます。
大腸CT検査の特徴、メリット、デメリット
炭酸ガスを注入し、大腸を膨らませながら低線量CT撮影を行う検査です。撮影した画像をもとに3次元画像を作成し、それをもとに診断します。大腸CT検査は、特別な解析装置を用いてポリープなどの病変を大腸内視鏡と同じように描出します。
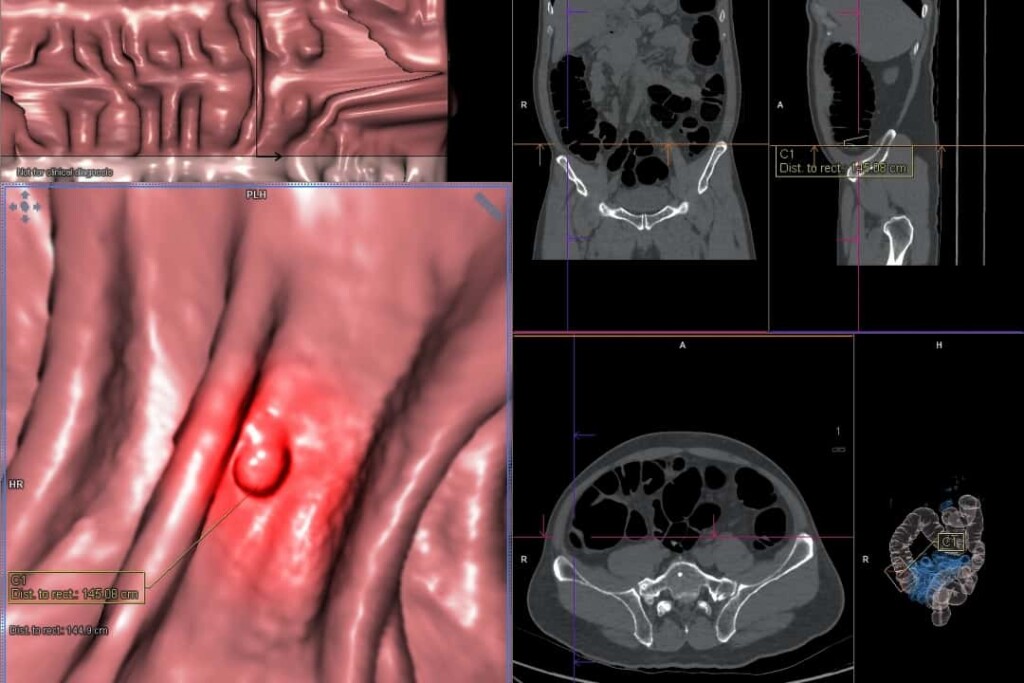
メリット
①腸のひだの裏側も観察できる
大腸CTでは、あらゆる角度から立体的に観察できることから、ひだの裏側でも問題なく確認できます。
②検査前の洗腸剤の服用が少量で済む
大腸内視鏡検査やカプセル内視鏡検査では2L程度の下剤を飲む必要があるのに対して、大腸CTでは500ml程度の下剤を服用するだけです。前処置の負担が、他の検査よりも少ない検査です。
デメリット
大腸内視鏡検査に比べて得られる情報が少ない
最近のCTは高精細な画像が得られるようになりましたが、それでも直接腸内を見ることができる大腸内視鏡等に比べると、得られる情報が不足する場合があります。
・内視鏡のように、色彩、出血の有無などの情報が得られません。
・最近の内視鏡に搭載されている、特殊光観察や拡大観察はできません。
・内視鏡であれば、圧迫すれば組織の「硬さ」がわかりますが、大腸CTではわかりません。
②平らな病変は検出が難しい
治療が必要とされる6mm以上の病変は、内視鏡検査と同等の検出率です。しかし、平坦な病変やごく小さい病変の検出は劣ると言われています。
③ポリープが見つかっても切除や組織採取ができない
カプセル内視鏡検査と同様に、検査でポリープや病変が見つかっても切除や組織採取ができません。改めて大腸内視鏡検査を行う必要があります。
④少量ではあるが被ばくを伴う
X線を使用するため被ばくが伴います。そのため妊娠中、もしくは妊娠の可能性がある方などは検査を受けることができません。
内視鏡による精密検査を勧められても、検査に対する負担を感じてそのまま受診されない方も多いようです。しかし、大腸CTなら比較的負担が少ないため、大腸検査の一つの選択肢としての役割は大きいと言われています。
それぞれの検査の比較
それぞれの検査の特徴を、メリット・デメリットを中心に一覧にまとめました。

◎優れている ○普通 △やや劣っている ✕不適切
どの検査も一長一短があり、腹部手術歴や大腸過長で大腸カメラ挿入が困難と予想される方などには、カプセル内視鏡検査や大腸CT検査も有益です。ただし、そうした方は実際には多くありません。
がんを早期発見し、がんを未然に防ぐためにポリープ切除を行う目的を考えれば、病変が小さい段階でも精度高く検知ができ、その場でポリープ切除や組織採取ができる大腸内視鏡検査がおすすめです。内視鏡挿入に伴う痛みなどは医師の力量によるところがかなり大きく、技術力の高い医師のもとで検査を受ければ、大腸内視鏡検査はほぼ苦痛や痛みはありません。
さいごに
結論として、経験豊富な医師であり、きちんと鎮静剤を使用してくれる施設を選択できるならば大腸内視鏡検査が最も優れている大腸検査であり、お勧めできる大腸検査だと思われます。
大腸がんの罹患率が急に増え始める40歳を過ぎたら、大腸内視鏡検査を受けるようにする習慣をつけると良いと思います。大腸がんは大腸ポリープから成長する事が多いため、大腸ポリープを切除したときは1,2年に1回の大腸内視鏡検査、大腸ポリープがない方は3,4年に1回の大腸内視鏡検査の間隔で受けられることをお勧めします。ご自身のためにも、大切なご家族のためにも大腸がんで亡くなることを避けるために定期的な大腸内視鏡検査がとても重要です。
【参考文献】
1) 国立がん研究センターがん情報サービス 最新がん統計
2)オリンパス株式会社「胃・大腸がん検診と内視鏡検査※1に関する意識調査白書2021」
3) 国立がん研究センターがん情報サービス,がん検診,大腸がん検診
4) 日本消化器内視鏡学会ホームページ 大腸内視鏡検査と治療









