MENU
閉じる
おすすめ内視鏡豆知識
Endoscopist Doctor's Knowledge

胃カメラ検査のNBIとは?早期がんを発見、診断しやすいってホント?
今回はNBI(Narrow – Band Imaging:狭帯域光観察)という内視鏡技術をご紹介します。
従来の胃カメラで小さな病変を発見できるかできないかは、医師の経験・技術・知識に頼るほかありませんでした。しかし、NBIが開発されたことにより、従来の胃カメラでは見逃されやすかった小さな病変も発見、診断しやすくなったため、胃がんの発見率・診断率が向上しました。
2019年に厚生労働省が発表している日本人の死因で最も多かったのはがんです。死因の約3割ががんで、日本人の約3人に1人が亡くなっています。
中でも胃がんは、早期発見・早期診断で完治する確率が高いがんです。しかし、初期症状がほとんどなく自覚症状が出てからの発見では進行していることが多いため、いかに早期発見できるかが大切になってきます。
たまプラーザ南口胃腸内科クリニック 消化器内視鏡横浜青葉区院では病変の早期発見・早期診断のため、NBIシステムを導入した検査を行っております。
この記事では、NBIの特徴とNBIを用いて発見された胃がんの事例について解説します。
1. NBIとは
NBIとは、Narrow Band Imagingの略で狭帯域光観察を指します。NBIは、光の波長を制御することで、粘膜表面の血管やわずかな粘膜の変化などを茶色く強調します。
NBIが開発されたことにより、従来の胃カメラでは見落しのリスクが高かった早期がんや小さな病変の異常を発見・診断しやすくなりました。
1-1. 内視鏡でも早期がんを見逃すリスク
少し前の内視鏡スコープやモニターはハイビジョン対応できていませんでした。熟練した専門医であっても小さな病変や早期がんの発見が困難でした。
画像も鮮明ではなく光量も少なかったため、暗い臓器の中では病変の疑いがあっても診断に至るまでに時間を要することもありました。小さな病変に気づき早期発見・治療につなげるためには、専門医の知識と経験が必要でした。
胃カメラを行う目的は病気の早期発見・早期治療です。小さな病変をいち早く発見することで、患者さんへの負担を軽減したいという思いがあります。
1-2. NBIは血管を強調する特殊光
従来の胃カメラに使われている光とNBI内視鏡に使われている光は異なります。NBIでは、血液中のヘモグロビンに吸収されやすい青色光(390~445nm)と緑色光(530~550nm)の、2つの光を照らして観察します。
青色光は粘膜表面の毛細血管を茶色く強調させ、緑色光は深部にある血管を緑色に強調させます。
がんなどの腫瘍が増殖するには、血管からの栄養補給が必要なため、病変周囲の粘膜には細かな血管が増殖しています。NBIで観察すると、毛細血管が密集している部位が特定しやすくなり、従来の内視鏡では非常に判別しにくい小さな病変でも発見、診断しやすくなります。
このようにNBIを導入することで、内視鏡医の経験や観察眼に依存せず、色の違いという理論的な方法で観察・診断ができるようになりました。
2. 内視鏡でも見えにくい早期の胃がん

がんにはさまざまな種類がありますが、胃がんは小さな段階で発見されても進行していることがあります。胃がんの初期症状は、人によって異なります。進行してから胃もたれなどの症状が現れても、日常的に胃もたれがある場合はがんの症状と判断しにくいのが現状です。
がんによる胃壁の凹凸を胃レントゲン検査で発見できるケースもありますが、早期がんには小さく凹凸がほぼない平らなタイプがあり早期発見できない恐れがあります。
そのような変化の少ない早期がんは、胃カメラでも見逃してしまう程の変化です。また、がんが発症した部位によっても発見が難しくなります。
2-1. NBIはがんを早期発見するための技術
胃カメラ内視鏡検査を受け、初期の胃がんが発見されるケースは少なくありません。ただ、早期がんの発見には、内視鏡医の熟練した観察眼とハイビジョン内視鏡、NBIといった先進的な内視鏡検査機器を用いての検査が必須といえます。
さまざまな病変を目にしている専門医でも、胃カメラでのわずかな発赤や陥凹などは見落としてしまうかもしれません。
しかし、NBIを用いると、がんや病変を色のコントラストで発見することができ、さらに拡大して観察もできるため見落とされやすい小さな病変も早期に発見できる可能性があります。
NBIは、ほとんど初期症状がない胃がんの早期発見・早期診断に欠かせない技術といえます。
3. がんは早期で発見することが大切

冒頭でもお伝えしたように、がんは死因の3割にあたり、3人に1人ががんによって命を落としています。
2009~2011年に全国がん罹患モニタリングが集計し報告した生存率によると、胃がんや大腸がんを早期に発見することができれば、診断後5年経っても生存している割合は約90%。しかし、がんが周囲の臓器などに転移すると5年生存率は大きく下がってしまいます。
とくに胃がんや大腸がんは、進行するにつれ他の臓器やリンパ節に広がるため、より早期発見が大切といえます。
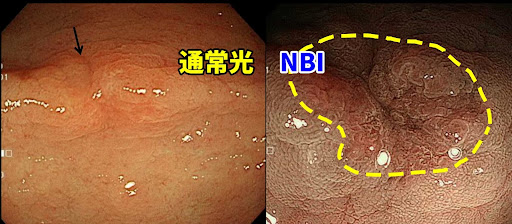
3-1. 【症例】胃がんの発赤や陥凹を早期発見
通常の胃カメラでは、胃粘膜のわずかな凹みだけでは病変と気づかず見逃してしまう恐れがありましたが、ハイビジョン内視鏡では凹んでいる部分が鮮明に観察でき、さらにNBI観察では茶色く鮮明に強調されて観察できます。この色調の違いで病変を疑い、さらに拡大して観察するとただの凹みではなく胃がんと診断できました。
早期がんを見逃すことの怖さは、一度見逃すと次の検査までがんが放置されてしまうことです。
せっかく胃カメラをしたにもかかわらず、見逃してしまっては後悔してもしきれません。
3-2. 見逃したくない胃に関する症状とは
胃がんリスクを下げるには、胃の違和感を放置しないことが一つになります。
「いつものことだ」と胃薬を飲んで放置してしまうことで、胃がんを発見するチャンスを逃しているかもしれません。気になる症状をまとめてみました。
● ゲップが多く出る
● みぞおちがつまるような感覚がある
● みぞおちの痛み
● 胃もたれ
● 吐き気や嘔吐
● 黒い便が出る
● 嘔吐したとき真っ黒なものが出てきたり血液が混ざっていた
症状以外にも検査結果や年齢、既往歴などから胃がんリスクを軽減するために胃カメラを受けた方が良い場合もあります。例を挙げてみました。
● バリウムで病変が疑われた
● ピロリ菌感染の診断を受けた
● 過去にピロリ菌感染で除菌治療を行った
● 40歳を超えている
● 過去の胃カメラから2〜3年が経過している
4. NBIを搭載した胃カメラを定期的に受けることが大切

胃がんは、初期症状がほとんどないことがあります。また、胃もたれや胃の痛みなどの症状が出た場合でも、胃の不調と放置されてしまうことが多いです。
国立がん研究センターの統計によると男性の40歳以上では、胃・大腸・肝臓など消化器系のがんによる死亡割合が高くなるとされています。
それ以外にも、胃がんの原因となるヘリコバクターピロリ菌感染胃炎があり除菌治療を行っていても、除菌するまでに胃の粘膜が刺激されていたため、がんのリスクは多少残ります。
胃カメラにも経鼻・経口などさまざまな種類があるため、NBIを搭載した内視鏡なのかを確認をしてから検査することがおすすめです。
5. まとめ
NBIの開発によって、今までは見逃しやすかった胃がんの早期発見率、診断率が向上しました。
従来の内視鏡機器よりも鮮明にがんや病変を区別できるNBIは、胃がんの死亡率を軽減できるかもしれないという希望があります。
胃がんは、早期発見・治療できれば完治も可能な病気です。そのためには、定期的にNBI搭載の胃カメラ検査を受けることが重要です。また、「いつものこと」と胃の不調を放置せず専門医を受診することが大切です。
癌にならない腸活実践メルマガ講座
「癌にならない腸活実践メルマガ講座」では、がんで亡くなる人・苦しむ人を一人でも多く減らすために日常生活の中で実践できる
・免疫を上げる方法
・正しい腸活の知識
・腸内環境とお肌の関係
・健康的なダイエット方法
・乳酸菌のすごい効果
などを、腸の専門医が毎日メールでお届けいたします。
免疫力をアップして、いくつになっても健康的な毎日を過ごしたい方におすすめの内容になってますので、気になる方はぜひ記事下のバナーをクリックしてお申し込みください。
↓↓










